
DRG点数付费下医保基金穿底调查及展望
DRG点数付费下医保基金穿底调查及展望
DRG点数付费模式作为我国医保支付体系中的主流趋势,在推动医保支付方式改革、提升医保基金使用效率等方面发挥着重要作用。然而,在其运行过程中,一些地方的医保基金穿底的问题逐渐凸显,给医保体系的可持续发展带来了严峻挑战。据报道,长三角某市在2023年,职工医保基金当期赤字达5.05亿元,居民医保赤字达7.39亿元,致使DRG点值大幅跳水。中部省份某县某医疗机构2023年医保超支600万元,其中300万元需要医疗机构自行垫付,这给医院运营带来一定压力。
这些案例深刻反映出一些地方的医保基金穿底风险对医疗机构运营和医保管理的影响,本文深入探究这一现象背后的成因,对完善医保支付体系、保障医保基金的可持续运行具有重要意义。
DRG点数付费下医保基金穿底原因分析
1.DRG点数法之冲点行为
当前国内DRG付费存在费率法与点数法两种方式,DRG点数法凭借其事先明确统筹区域医保资金总额的特性,有效规避医保基金超支风险。它依据工分原理,精准确定每一个疾病组的点值,然而,点值的单价可能处于不确定状态,这就使得医疗机构在诊疗过程中,难以明确知晓最终的诊疗收益。
这种模式在一定程度上,能够确保医保资金的平稳运行,同时也促使医疗机构积极主动地控制医疗成本,因此,在我国得到了广泛的应用与推广。但在实际运行过程中,一些地区出现了医保基金压力骤增甚至穿底的现象。张钰等学者研究指出,在DRG点数法下,一些医疗机构往往以追求自身利益最大化为目标,这种逐利行为在一定程度上加剧了医疗机构之间的竞争,甚至可能引发恶性竞争。
为了获取更多的点数,一些医疗机构可能会采取不合理的冲点行为,如收取医保卡办理虚假住院、冒名住院、挂床住院、虚增申报医保费用、伪造病历、降低住院指征等。针对这些风险,国内外已积极探索应对之策,通过设置点数上限、建立预算调整机制等方法,来遏制医疗机构不合理的冲点行为,保障医保基金的合理使用。
2.DRG点数法之点值贬值与医院服务量扩张的博弈
点值的计算公式为:点值=医保基金预算总额/总服务量。在实际运行中,若有医院为了争夺更多的点数,采取冲点策略,即通过扩大服务量来增加点数,那么总服务量这一分母就会增大,进而导致点值贬值。
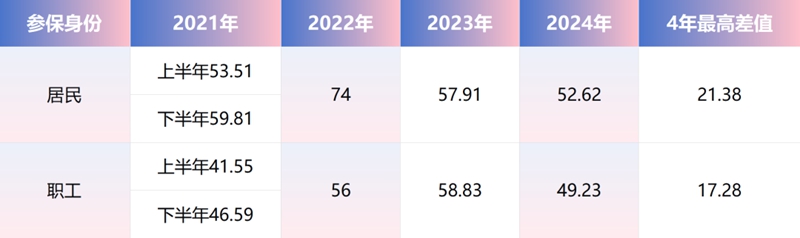
某市2021-2024年医保年终清算二级基金池点值
从图中数据可以直观地看出,该地医保年终清算点值,居民4年最高差值达到21.38,职工四年最高差值为17.28。当医疗机构点数不变而点值缩水时,医保给医疗机构的清算金额就会大幅减少,这显然无法满足医疗机构的预期。
例如某大三甲医院的肺炎疾病组,2021年该组点值相对较高,医院每治疗一例可获得较为可观的医保结算金额。但到了2023年,由于区域内众多医疗机构为获取点数,纷纷增加肺炎患者收治量,导致该组总服务量激增。即便这家三甲医院在肺炎疾病组的治疗点数未变,可点值却大幅下降,从原来每例结算10000元降至7000元。为了维持运营收入,医院不得不增加肺炎患者收治量,进一步加剧区域内点值贬值,陷入恶性循环。
3.医保基金筹资机制与支付压力的矛盾
我国医保基金的筹资渠道目前主要依赖于职工和居民的缴费。然而,在现实中,筹资增长面临诸多限制,难以实现大幅提升。与之形成鲜明对比的是,医保支付需求却呈现出刚性扩张的态势。一些地方出现医保基金总量不足时,往往会通过降低点值或调整结余留用比例等方式来压缩支出,而这又会进一步引发恶性循环。
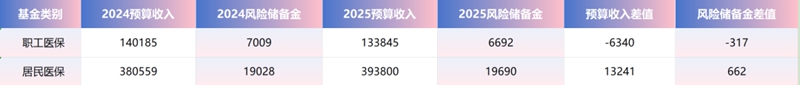
某地2024-2025年医保预算收入、风险储备金(单位:万元)
从上述数据可以清晰地看出,该地在2025年终清算时,即便将医保基金全部用于医疗机构清算,给付率依然难以达到该地医疗机构的预期,该地医疗机构入不敷出恐怕是不争的事实。
4.结余留用与超支分担机制的不确定性
目前一些地方的医保清算政策存在较大差异,尚未形成统一的标准。

A、B、C三地医保2023、2024年度医保清算政策
各地医保局根据当年基本医疗保险总额控制方案,制定超支分担、结余留用的年度清算方案。当医疗机构的运营成本>医保结算金额,合理超支的部分由医保基金和医疗机构按比例承担,简称超支分担;当医疗机构的运营成本<医保结算金额,合理结余的部分由医保基金按比例核定结余留用金额返还给医疗机构,简称结余留用。
但目前一些地方执行不到位,甚至个别地方曾出现超支部分医保不予分担、医疗机构100%自行承担的现象。

某地2024年某医疗机构年终清算职工、居民超支分担对比
从上述数据可以清晰地看出,该地在年终清算时,由于职工超支医保不分担,年度统筹拨付金额与按70%分担和支付封顶后应拨金额一致。若职工也按70%分担金额,该医疗机构当年职工清算就会多出77.4万元。若是医保拒绝分担超支部分,要求医院100%自行承担,这恐怕会导致医院资金链紧张,影响医院的正常发展。
因此,对于总额预算下的医保付费,亟需国家医保局组织深入调研,优化总额预付下的医保付费相关政策,协调医保政策不统一的一些地方,破解医保基金压力和穿底的难题。
5.将基金减支纳入DRG/DIP改革的绩效目标有待商榷
2025年7月,国家医保局局长章轲等出席国务院新闻办公室新闻发布会上时通报:截至2024年底,全国医保统筹基金累计结存3.86万亿。笔者试想,扣除必要的预留风险储备金,倘若能逐步将尽量多的结存用于医保年终清算支付给医疗机构,无疑会给医疗机构运营注入强劲动力。
湖南省医保局医药服务处李跃芳曾撰文称,医保基金结余不应是DRG/DIP改革的绩效目标,DRG/DIP改革决不是为了医保基金的减支和省钱。如果追求基金减支,那么年度预算将持续缩水,总的蛋糕会越来越小,点值(费率)会越来越低,医院就会觉得越来越难做。
以某市级统筹区为例,2020-2023年期间,医保年度预算逐年下降,导致点值持续降低。在急性心肌梗死DRG分组中,2020年点值对应的医保支付金额平均每例为25000元,到了2023年降至18000元。医院为维持运营,不得不减少部分必要的医疗设备更新和人才培养投入,医疗服务质量也受到一定程度影响,患者就医体验感、满意度也随之下降。
DRG点数付费下医保基金穿底应对策略与未来展望
1.医保基金省级统筹
医保省级统筹,即将医保统筹层次提升到省级,实现全省范围内医保筹资、基金管理、待遇标准等的统一管理。这一举措具有重要意义,它能够显著优化医保基金配置,确保医保制度的公平性和可持续性。目前,北京、天津、上海、重庆、海南、西藏、福建、宁夏等省份已成功实现医保省级统筹,为其他地区提供了宝贵的经验借鉴。
福建省在实现医保省级统筹后,成效显著。通过整合全省医保基金,在2024年,将原本分散在各地的医保资金进行集中调配,使得医保基金使用效率大幅提升。例如,在厦门地区,由于人口老龄化和疾病谱变化,医保基金压力较大。省级统筹后,从医保基金相对充裕的其他地区调配资金,保障了厦门地区参保人员的医疗待遇,同时也促进了医疗资源在全省范围内的合理分配。
2.强化基金监管与打击违规行为
利用智能审核系统,能够精准识别低码高编、分解住院等违规操作,对套保行为予以严惩,并通过公开曝光形成强大的震慑力。同时,不断强化基金运行监测。国家医保局局长章轲曾在新闻发布会上表示,基金监管体系已全面建立,事前教育、事中提醒、事后监督和飞行检查等措施常态化综合推进,截至2024年底累计追回医保基金1045亿元,有力地维护了医保基金的安全。
2025年7月,上海警方向媒体披露多起医保诈骗违法犯罪案件。在其中一起案件中,医保配药并非法倒卖团伙形成收购、贩卖、转运一条龙黑色产业链。查获涉案药品/财物总价值超120万元。通过这类案件的查处和曝光,对医保违规行为形成强大威慑。
3.清算政策动态调整,逐步优化
某地在2025年按病种(DRG)付费相关政策中,对年度清算政策进行了如下调整:

将人次人头比变化率、实际报销比变化率、人头均费变化率、出院人次变化率这4个指标作为年终清算时的考核系数,并启用实际增长率差额部分按30%实行超基准核减、低基准激励的双向调节机制,在一定程度上有效防范了医疗机构盲目冲点、遏制了住院率飙升、缓解了基金支付压力。
4.进一步落实结余留用、合理超支分担机制,保证医疗机构合理权益
2024年7月,国家医保局在专题新闻发布会上明确提出:提升医保基金结算清算水平,要按协议落实结余留用、合理超支分担机制。约定的预算全部用于结算清算,这意味着医保部门并非追求医保基金的绝对结余,而是要将医保基金合理地用于医疗机构发展和患者救治,充分给予医疗机构应有的支持。医保支付方式改革应追求医保、医疗、患者三方共赢的局面,医保应充分考虑实际情况,避免结余过多,这才是改革的初心所在。
2025年,重庆医保对于医疗机构年度实际发生额给予了具体的清算规则:实际发生额在全年按项目付费医保基金实际发生额110%以内的,按DRG付费医保基金实际发生额进行清算;实际发生额超过按项目付费医保基金实际发生额的110%的,DRG付费应支付医保基金=按项目付费医保基金实际发生额×110%。
在E市,自2024年严格落实结余留用、合理超支分担机制后,效果良好。某三级医院在2024年度通过优化诊疗流程、控制医疗成本,在部分DRG分组中实现结余。按照政策,医保部门将结余部分按比例返还给医院,医院利用这部分资金购置了先进的医疗设备,提升了医疗服务能力。同时,在遇到合理超支情况时,医保部门也按照约定比例分担超支费用,保障了医院正常运营,实现了医保、医疗、患者三方共赢。
5.五大机制促医保医疗协同发展
2024年7月,国家医保局召开按病组(DRG)和病种分值(DIP)付费2.0版分组方案新闻发布会,明确提出以五大机制加强医保医疗改革协同发展。各地医保需坚持以收定支、收支平衡、略有结余的原则,合理编制医保基金年度支出预算。同时,要建立面向医疗机构、医务人员的意见收集和反馈机制,建立健全关于总额、权重、分值、调节系数等支付核心要素的谈判协商机制,建立医保数据工作组定期向定点医药机构等亮家底的机制,提高工作透明度。
如今,政策已发布一年有余,一些地方的医保部门对于五大机制执行情况有待进一步公开。例如,年度医保基金支出预算是否优化;医疗机构医务人员的意见是否得到反馈;总额、权重、分值、调节系数等支付核心要素的谈判协商是否在组织医疗机构开会后缺乏进度;医保数据工作组亮家底是否存在犹抱琵琶半遮面;特病单议是否还存在补偿不足等情况,都需要进一步关注和解决。
结语
医保基金过度结余从来都不应该是任何一项医保政策的追求目标。只有把DRG/DIP区域总额预算做得更加科学、更加精准,才能让医疗机构更有预期、更有信心,才能真正构建医、保、患各方价值追求目标相一致的支付机制,才能进一步应对医保基金穿底,助力医保、医疗、医药协同发展。
参考文献:
1.李跃芳.基金减支不应是DRG/DIP改革的绩效目标[J].中国医疗保险,
2.国家医疗保障局.2024年全国医疗保障事业发展统计公报[R].2024.
3.张钰、周典、田帝等.防范DRG冲点等违规:须医保即时结算、政策/数据透明[J].健康国策
4.张立强、李欣芳、李响、朱铭、屈海龙.DRG、DIP付费改革下结余留用政策逻辑与思考[J].中国卫生经济
作者|郭玮(河南省开封市陇海医院)
作者简介|从事公立医院医保工作16年,专注医保支付改革